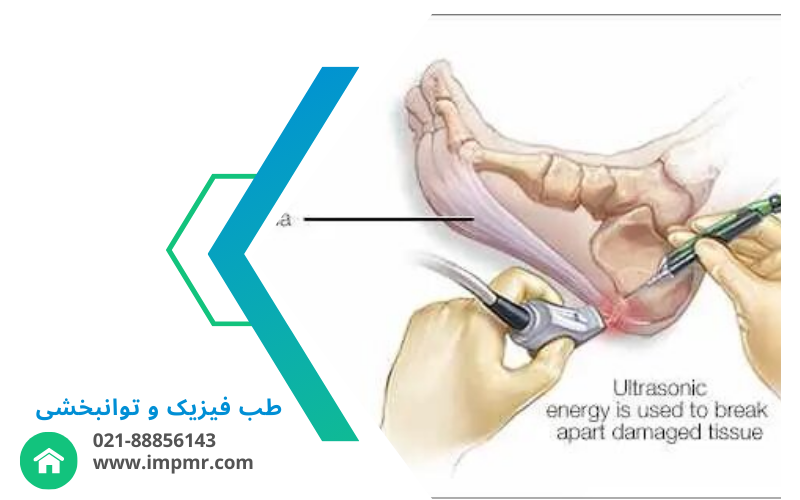
تزریقهای مفصلی یکی از روشهای مؤثر و متداول برای درمان درد و التهاب مفاصل است. این روش به طور گستردهای توسط پزشکان برای کاهش علائم بیماریهای مفصلی مانند آرتروز، آرتریت روماتوئید، و دیگر مشکلات مرتبط با مفاصل استفاده میشود. در این مقاله، به بررسی کامل و جامع تزریقهای مفصلی میپردازیم. تزریق داخل مفاصل، به عنوان یکی از روشهای درمانی غیردارویی و کمتهاجمی، به منظور تسکین درد و بهبود حرکت در افرادی که از مشکلات مفصلی رنج میبرند، به کار میرود. این روش، اغلب برای درمان بیماریهای التهابی، آرتروز و آسیبهای مفصلی به کار میرود و میتواند به عنوان جایگزینی برای مصرف داروهای خوراکی یا مکمل درمانهای دیگر باشد. در این مقاله، به بررسی انواع مختلف تزریق داخل مفاصل، مزایا و کاربردهای آنها میپردازیم.
تزریقهای مفصلی در طب فیزیکی و توانبخشی به عنوان یکی از روشهای مؤثر برای مدیریت درد و بهبود عملکرد مفاصل مورد استفاده قرار میگیرند. این روشها میتوانند در تسکین دردهای مزمن، کاهش التهاب و بهبود حرکت بیمارانی که از مشکلات مفصلی رنج میبرند، مؤثر باشند. متخصصان طب فیزیکی و توانبخشی با توجه به شرایط بیمار و نوع بیماری از انواع مختلف تزریقهای مفصلی استفاده میکنند. در ادامه به بررسی برخی از رایجترین تزریقهای مفصلی که در طب فیزیکی و توانبخشی کاربرد دارند، میپردازیم.
نقش طب فیزیکی و توانبخشی در درمان با تزریقهای مفصلی
درمان با تزریقهای مفصلی به تنهایی کافی نیست و به طور معمول نیاز به ترکیب با روشهای دیگر دارد. متخصصین طب فیزیکی و توانبخشی از تکنیکهایی مانند تمرینات تقویتی، کششی، ماساژ و فیزیوتراپی برای تکمیل درمان استفاده میکنند تا نتایج بهتری به دست آید.
- تمرینات توانبخشی: بعد از تزریق، انجام تمرینات توانبخشی برای حفظ دامنه حرکتی مفصل و تقویت عضلات اطراف آن ضروری است.
- بهبود الگوی حرکتی: متخصصین طب فیزیکی به بیماران کمک میکنند تا الگوهای حرکتی صحیحتری را تمرین کنند و فشار اضافی بر مفاصل کاهش یابد.
- کنترل وزن: برای کاهش فشار بر مفاصل، کنترل وزن بدن نیز توصیه میشود.
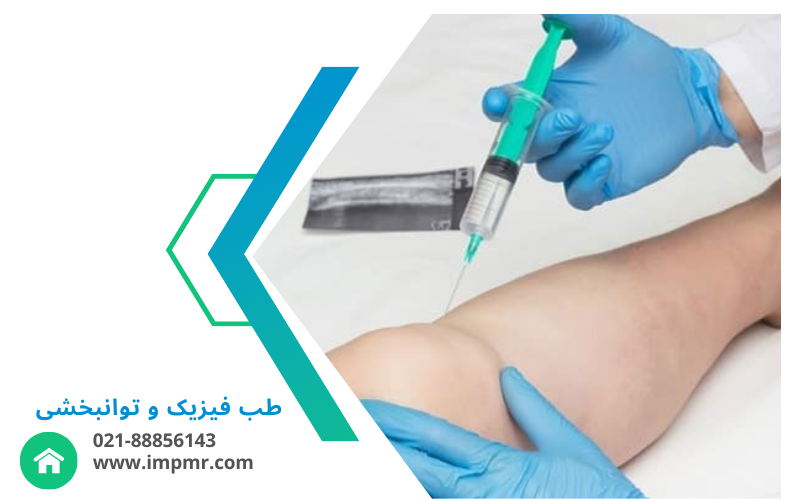
تزریق مفصلی چیست؟
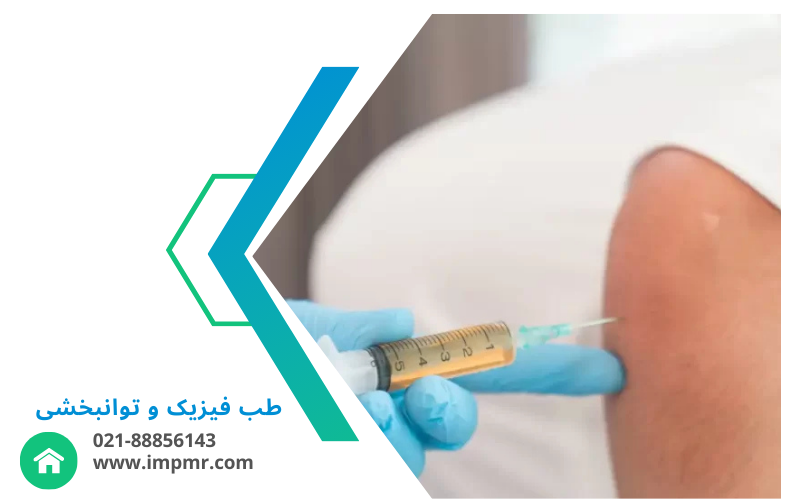
تزریق مفصلی یک روش درمانی است که در آن داروها مستقیماً به داخل مفصل تزریق میشوند. این تزریقها معمولاً شامل داروهای ضدالتهابی غیراستروئیدی (NSAIDs)، کورتیکواستروئیدها، هیالورونیک اسید، و دیگر مواد درمانی هستند که به کاهش درد و التهاب کمک میکنند. درمانهای تزریق داخل مفصل میتوانند به طور موقت درد را کاهش دهند و حرکت مفصل را بهبود بخشند، اما در انتخاب نوع تزریق باید به شرایط فردی، نوع بیماری و نیازهای درمانی توجه شود. مشاوره با متخصص ارتوپدی یا روماتولوژیست برای تعیین بهترین روش درمانی ضروری است.
انواع تزریقهای مفصلی
تزریق استروئیدها
استروئیدها یا کورتیکواستروئیدها داروهای ضدالتهابی قوی هستند که برای کاهش سریع التهاب و درد در مفاصل مورد استفاده قرار میگیرند. این تزریقها میتوانند به افرادی که از دردهای شدید و التهابی در ناحیه مفصل رنج میبرند، کمک کنند.
- کاربردها: این نوع تزریق بیشتر برای درمان التهابهای شدید، آرتروز، آرتریت روماتوئید و بورسیت استفاده میشود.
- مزایا: استروئیدها با کاهش سریع التهاب، در بهبود سریع درد موثر هستند و میتوانند در بازه زمانی کوتاه باعث بهبود حرکت مفصل شوند.
- معایب: تکرار بیش از حد این تزریقها میتواند باعث ضعیف شدن بافت مفصل، نازک شدن استخوان و تضعیف سیستم ایمنی شود؛ بنابراین معمولاً تزریق استروئیدها بیش از سه تا چهار بار در سال توصیه نمیشود.
تزریق کورتیکواستروئید
یکی از رایجترین انواع تزریقهای مفصلی، تزریق کورتیکواستروئید است. این داروها خواص ضدالتهابی قوی دارند و میتوانند به سرعت درد و التهاب مفاصل را کاهش دهند.
- مزایا: کاهش سریع التهاب و درد، مناسب برای آرتروز و آرتریت روماتوئید.
- معایب: استفاده طولانیمدت ممکن است به آسیب مفصل و بافتها منجر شود.
تزریق هیالورونیک اسید
هیالورونیک اسید به طور طبیعی در مایع مفصلی وجود دارد و به عنوان روانکننده و کاهشدهنده اصطکاک عمل میکند. تزریق هیالورونیک اسید به مفاصل میتواند به بهبود حرکت و کاهش درد کمک کند. هیالورونیک اسید مادهای طبیعی است که در مفاصل به عنوان روانکننده عمل میکند. با تزریق این ماده، میتوان اصطکاک میان سطوح مفصلی را کاهش داده و درد و ناراحتی ناشی از آرتروز را بهبود بخشید.
- مزایا: بهبود حرکت مفصل، مناسب برای آرتروز.
- معایب: نتایج ممکن است به مرور زمان کاهش یابد و نیاز به تکرار تزریقها باشد.
تزریق پلاسمای غنی از پلاکت (PRP)
پلاسمای غنی از پلاکت (PRP) حاوی فاکتورهای رشد طبیعی است که به ترمیم بافتها و کاهش التهاب کمک میکنند. این روش از خون خود بیمار تهیه میشود و به مفصل تزریق میشود. تزریق PRP از پلاکتهای خونی شخص بیمار استفاده میکند و به تحریک رشد و ترمیم بافتهای آسیبدیده کمک میکند. این روش به دلیل استفاده از خون خود بیمار، به عنوان روشی طبیعی و موثر در نظر گرفته میشود.
درمان آرتروز، آسیبهای ورزشی و بهبود بافتهای آسیبدیده مفصلی. تزریق PRP نه تنها باعث کاهش درد میشود، بلکه با تحریک فرآیند ترمیم طبیعی بدن، بهبود قابل توجهی در بافت مفصل ایجاد میکند. این روش نیاز به زمان برای آمادهسازی و همچنین تخصص کافی دارد. همچنین، نتایج آن ممکن است در افراد مختلف متفاوت باشد.
- مزایا: استفاده از مواد طبیعی بدن، تحریک ترمیم بافتها.
- معایب: هزینه بالا، نیاز به تجهیزات خاص.
تزریق سلولهای بنیادی
سلولهای بنیادی از بافتهای بدن بیمار گرفته میشوند و به مفاصل تزریق میشوند تا به ترمیم بافتهای آسیبدیده کمک کنند. تزریق سلولهای بنیادی یکی از روشهای جدید و نوآورانه در درمان آسیبهای مفصلی است. سلولهای بنیادی به دلیل قابلیت تبدیل به انواع سلولهای مختلف، میتوانند به ترمیم و بازسازی بافتهای آسیبدیده مفصلی کمک کنند.
- مزایا: پتانسیل بالای ترمیم بافتها، مناسب برای بیماریهای مزمن مفصلی.
- معایب: هزینه بسیار بالا، نیاز به تحقیقات بیشتر برای اثبات اثربخشی.
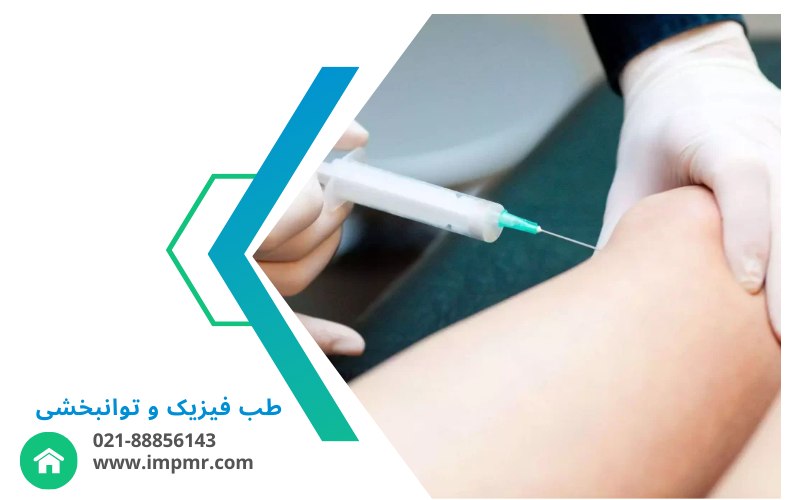
کاربردهای تزریق مفصلی
تزریقهای مفصلی در درمان بسیاری از بیماریها و شرایط پزشکی مفید هستند. برخی از این کاربردها عبارتند از:
- آرتروز: یکی از شایعترین کاربردهای تزریقهای مفصلی در درمان آرتروز است. این تزریقها به کاهش درد و بهبود حرکت مفصل کمک میکنند.
- آرتریت روماتوئید: در این بیماری خودایمنی، تزریقهای مفصلی میتوانند التهاب را کاهش دهند و به کنترل علائم کمک کنند.
- التهاب تاندون: تزریقهای مفصلی میتوانند به کاهش التهاب تاندونها و بهبود عملکرد آنها کمک کنند.
- بورسیت: التهاب کیسههای مفصلی (بورسا) میتواند با استفاده از تزریقهای مفصلی بهبود یابد.
- درد مزمن: تزریقهای مفصلی میتوانند به مدیریت دردهای مزمن ناشی از مشکلات مفصلی کمک کنند.
مراحل انجام تزریق مفصلی
- مشاوره با پزشک: ابتدا باید با پزشک مشورت کنید تا نوع و محل تزریق مشخص شود.
- آمادهسازی محل تزریق: ناحیه مورد نظر باید تمیز و ضدعفونی شود.
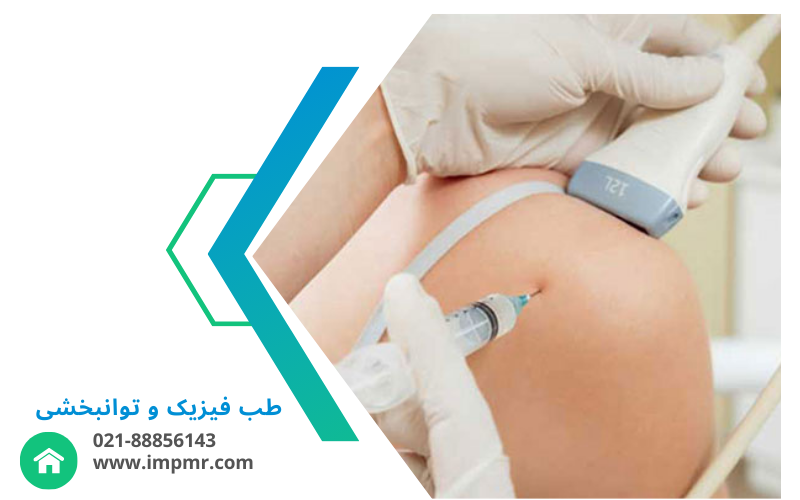
- تعیین محل تزریق: پزشک با استفاده از تکنیکهای تصویربرداری مانند سونوگرافی یا فلوروسکوپی، محل دقیق تزریق را تعیین میکند.
- تزریق دارو: دارو به آرامی به داخل مفصل تزریق میشود. این مرحله ممکن است چند دقیقه طول بکشد.
- پس از تزریق: بیمار باید مدتی استراحت کند و از حرکت زیاد ناحیه تزریق شده خودداری کند.
مزایا و معایب تزریقهای مفصلی
- کاهش سریع درد و التهاب: بسیاری از تزریقهای مفصلی میتوانند به سرعت علائم درد و التهاب را کاهش دهند.
- بهبود حرکت مفصل: تزریقهای مفصلی میتوانند به بهبود حرکت و عملکرد مفصل کمک کنند.
- غیرتهاجمی: این روشها معمولاً غیرتهاجمی هستند و نیاز به جراحی ندارند.
- اثرات کوتاهمدت: برخی از تزریقها ممکن است نیاز به تکرار داشته باشند زیرا اثرات آنها به مرور زمان کاهش مییابد.
- عوارض جانبی: احتمال وقوع عوارض جانبی مانند عفونت، واکنشهای آلرژیک، و آسیب به بافتها وجود دارد.
- هزینه: برخی از تزریقها مانند تزریق PRP یا سلولهای بنیادی هزینه بالایی دارند.
مقایسه انواع تزریقهای داخل مفصل
| نوع تزریق |
کاربردها |
مزایا |
محدودیتها |
| تزریق استروئیدها |
آرتروز، آرتریت روماتوئید، بورسیت |
کاهش درد و التهاب سریع |
محدودیت تعداد دفعات تزریق در سال |
| تزریق اسید هیالورونیک |
آرتروز زانو و مفاصل بزرگ |
بهبود روانکنندگی و کاهش اصطکاک |
اثر موقت و نیاز به تزریقهای مکرر |
| تزریق PRP |
آسیبهای ورزشی، ترمیم بافت |
تحریک ترمیم طبیعی و کاهش التهاب |
فرآیند آمادهسازی و هزینهبر بودن |
| تزریق سلولهای بنیادی |
آرتروز شدید و آسیبهای مفصلی |
بازسازی بافت آسیبدیده و کاهش درد طبیعی |
فرآیند پیچیده و هزینه بالا |
| تزریق اوزون |
درد و التهاب مفاصل |
کاهش درد و بهبود عملکرد |
اثر موقت و نیاز به تزریقهای مکرر |
| تزریق بوتاکس |
اسپاسم و دردهای مزمن مفصلی |
کاهش اسپاسم عضلانی و بهبود حرکت |
اثر موقت و نیاز به تزریقهای مکرر |
آمادگی های قبل و بعد برای تزریق مفصلی
- اطلاع پزشک از داروهای مصرفی: قبل از تزریق، پزشک باید از تمام داروهایی که مصرف میکنید آگاه باشد.
- اجتناب از داروهای ضدانعقاد: ممکن است نیاز باشد قبل از تزریق مصرف داروهای ضدانعقاد را متوقف کنید.
- استفاده از لباس راحت: لباسی که به راحتی بتوانید برای انجام تزریق دربیاورید بپوشید.
- استراحت: بعد از تزریق ممکن است نیاز به استراحت کوتاهمدت داشته باشید.
- دنبال کردن دستورالعملهای پزشک: هرگونه دستورالعملی که پزشک پس از تزریق به شما میدهد را دنبال کنید.
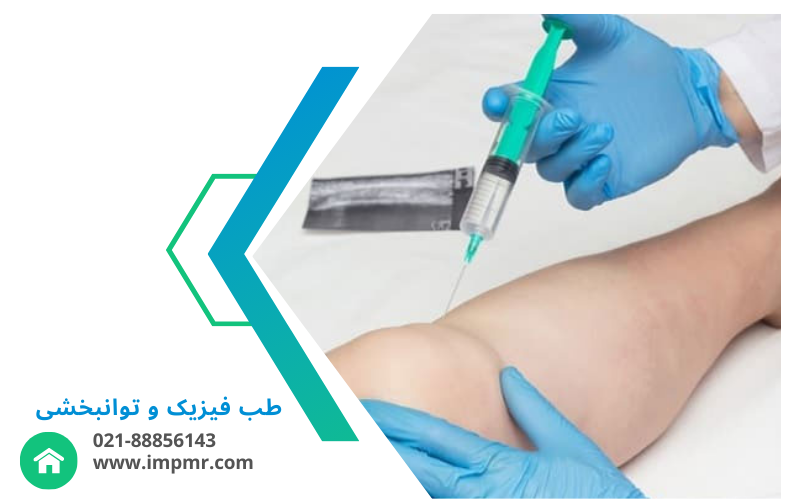
نکات کلیدی برای انتخاب نوع تزریق
تزریقهای مفصلی یکی از روشهای مؤثر و متداول برای درمان درد و التهاب مفاصل هستند. این تزریقها به کاهش علائم بیماریهای مفصلی مانند آرتروز، آرتریت روماتوئید، و دیگر مشکلات مرتبط با مفاصل کمک میکنند. با توجه به مزایا و کاربردهای گسترده این روش، انجام تزریق مفصلی میتواند به بهبود کیفیت زندگی بیماران کمک کند. اگر شما یا یکی از عزیزانتان دچار مشکلات مفصلی هستید، مشاوره با یک پزشک متخصص و انجام تزریق مفصلی میتواند گام مهمی در جهت تشخیص و درمان باشد.
- مشاوره پزشکی: انتخاب نوع تزریق باید بر اساس نیاز فردی و وضعیت مفصل توسط پزشک متخصص تعیین شود.
- مدتزمان اثر: برخی تزریقات موقتی و برخی دیگر به طولانیمدت نیاز دارند؛ بنابراین، پزشک باید میزان تحمل فرد و وضعیت بیماری را در نظر بگیرد.
- هزینه و تخصص: برخی روشها مانند تزریق سلولهای بنیادی و PRP ممکن است نیاز به هزینه و تجهیزات خاص داشته باشند و دسترسی به آنها محدود باشد.
برای کسب اطلاعات بیشتر درباره تزریقهای مفصلی و مشاوره با متخصصین، با کلینیکهای تخصصی در تماس باشید.