بیماری های ساق
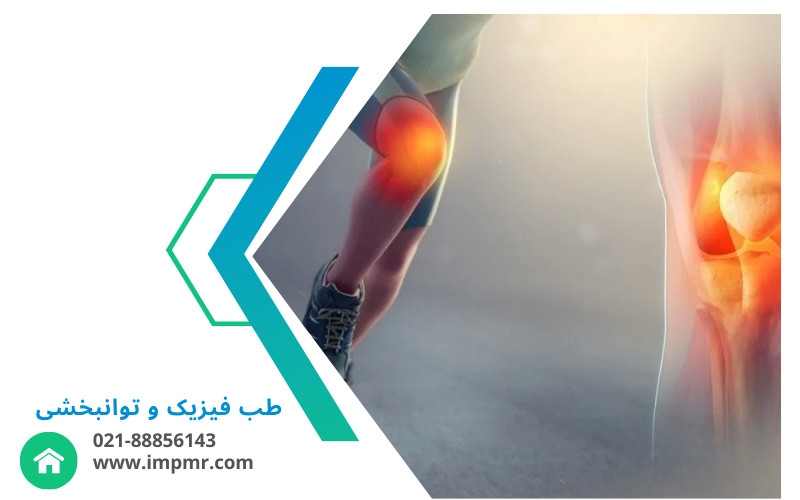
ساق پا و اندام تحتانی، ستون اصلی حرکت و تعادل بدن هستند. هرگونه بیماری یا آسیب در این ناحیه میتواند فعالیتهای روزمره، توانایی کار و کیفیت زندگی فرد را مختل کند. مشکلاتی مانند درد ساق، التهاب تاندونها، آسیبهای ورزشی، آرتروز زانو، صافی کف پا یا ضعف عضلات میتوانند بهطور مستقیم عملکرد حرکتی را تحت تأثیر قرار دهند.
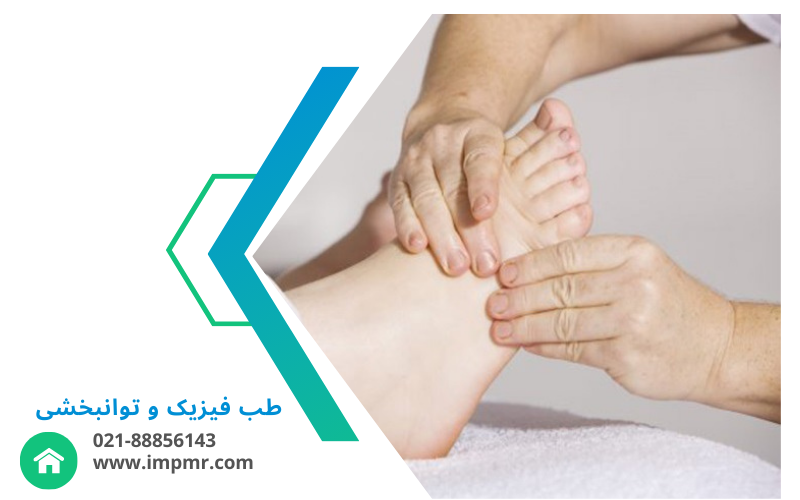
خوشبختانه، بخش طب فیزیکی، توانبخشی و فیزیوتراپی بیمارستان ایرانمهر با بهرهگیری از تیمی متخصص و تجهیزات پیشرفته، خدمات درمانی مؤثری برای بیماران مبتلا به بیماریهای اندام تحتانی ارائه میدهد.
بیماریهای شایع ساق و اندام تحتانی
در این بخش، رایجترین بیماریها و مشکلاتی که در ناحیه ساق و اندام تحتانی بروز میکنند معرفی میشوند:
سندرم درد ساق (Shin Splints)
شایع در دوندگان و ورزشکاران، همراه با درد در جلوی ساق.
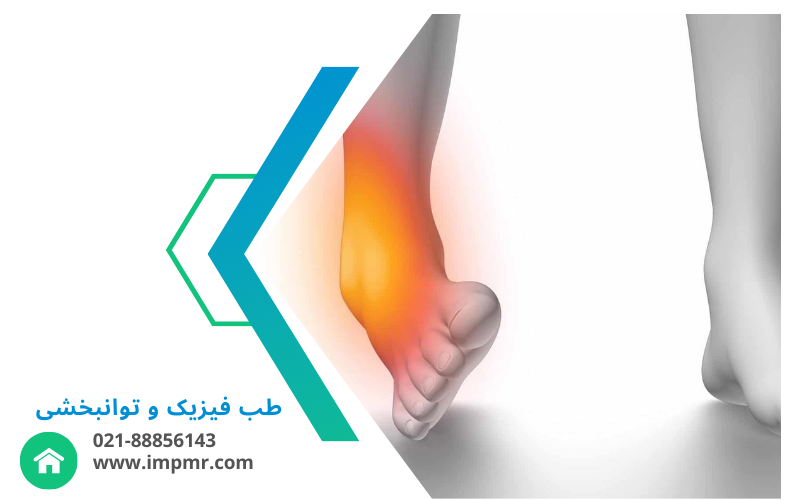
پارگی یا التهاب تاندون آشیل
بزرگترین تاندون بدن که در اثر فشار یا فعالیت زیاد آسیب میبیند.
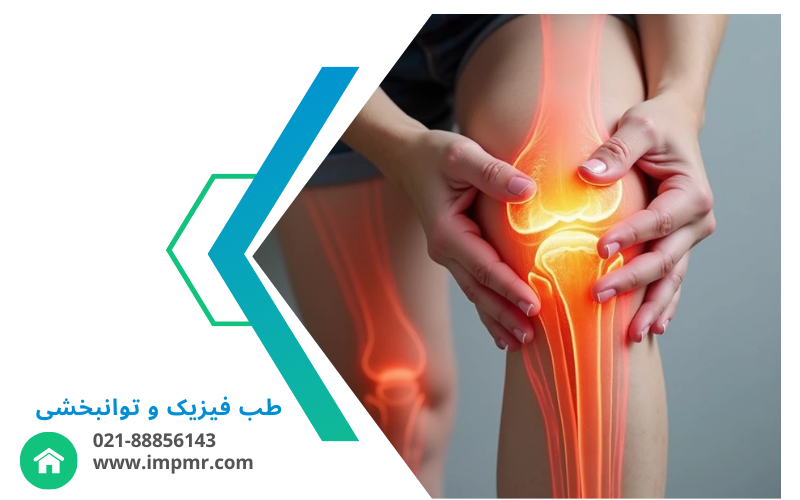
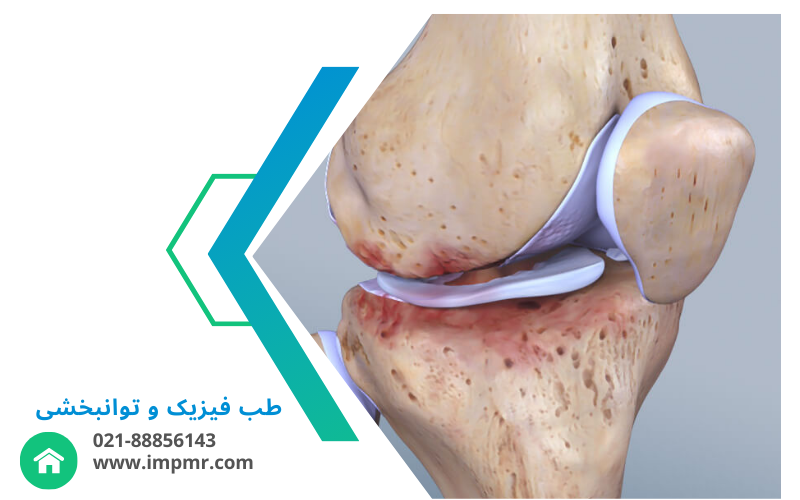
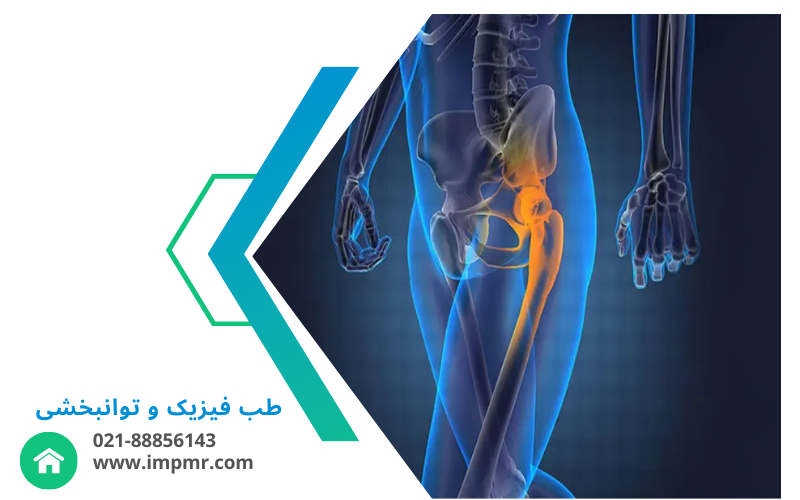
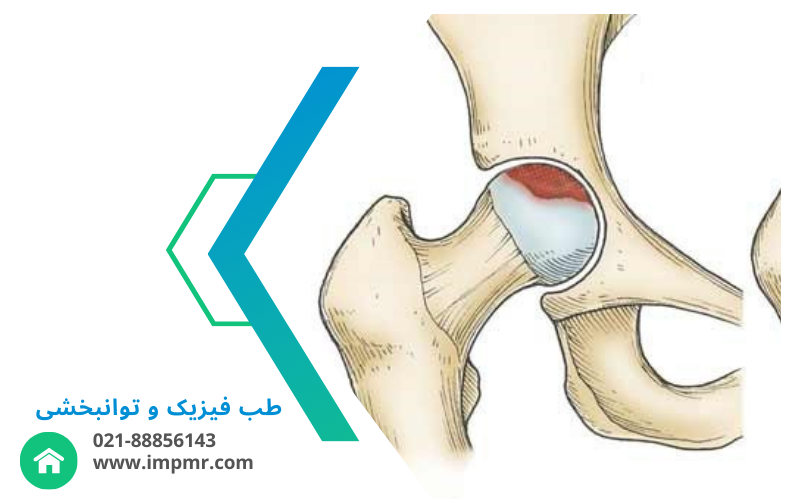
آرتروز زانو و لگن
از دلایل اصلی درد و محدودیت حرکتی در سالمندان.
صافی کف پا و ناهنجاریهای کف پایی
منجر به تغییر الگوی راه رفتن و درد ساق و زانو.
سندروم کمپارتمان ساق
تجمع فشار در عضلات ساق که میتواند گردش خون را مختل کند.
کشیدگی و پارگی عضلات ران و ساق
شایع در فعالیتهای ورزشی و حرکات ناگهانی.
مشکلات واریس و نارسایی وریدی
همراه با ورم، سنگینی پا و خستگی مزمن اندام تحتانی.
علائم بیماریهای ساق و اندام تحتانی
درد در ساق، زانو یا مچ پا
تورم و التهاب
گرفتگی یا اسپاسم عضلانی
محدودیت حرکتی یا لنگش در راه رفتن
بیحسی یا گزگز در اندام تحتانی
کاهش توان و ضعف عضلات پا
دلایل بروز بیماریهای اندام تحتانی
فعالیت ورزشی بیش از حد یا غیر اصولی
اضافه وزن و فشار بیش از حد بر مفاصل
ضعف عضلات و عدم آمادگی جسمانی
مشکلات مادرزادی مانند صافی کف پا
افزایش سن و تغییرات دژنراتیو مفاصل
استفاده از کفش نامناسب یا پاشنه بلند
تصادفات و آسیبهای شدید فیزیکی
تشخیص بیماریهای ساق و اندام تحتانی
- گرفتن شرح حال کامل از بیمار
- معاینه فیزیکی و بررسی دامنه حرکتی
- تستهای عملکردی اندام تحتانی
- تصویربرداری (MRI، X-Ray، سونوگرافی عضلات و تاندونها)
- نوار عصب و عضله در صورت نیاز به بررسی مشکلات عصبی
روشهای درمان غیرجراحی در بخش فیزیوتراپی و توانبخشی ایرانمهر
۱. درمان مدیکال و اقدامات اولیه
هدف کاهش درد و التهاب
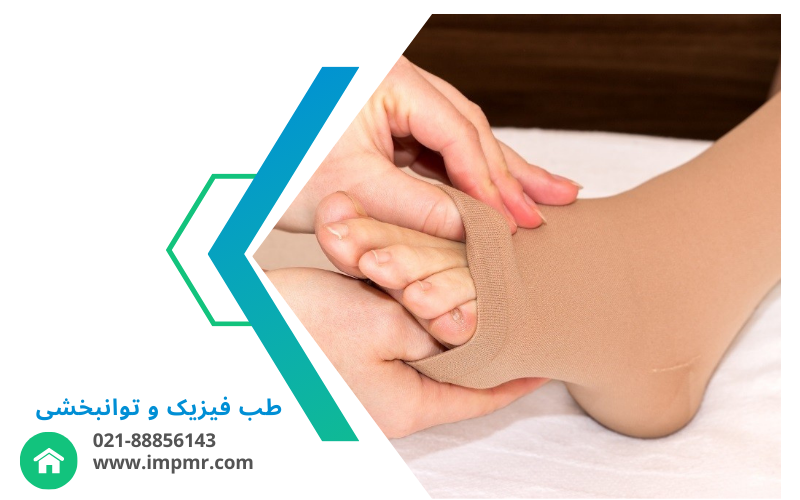
استفاده از بانداژ و بریس برای تثبیت مفصل
استراحت نسبی در مرحله حاد بیماری
۲.درمان های فیزیکی تخصصی:
با توجه به درگیری بیمار نوع استفاده از دستگاه های پیشرفته و بروز تجویز می گردد که عمده خاصیت این دستگاه ها کمک به کاهش درد و التهاب ، کمک به ترمیم سریعتر بافتهای آسیبدیده ، برای کنترل التهاب و افزایش خونرسانی ، بازگرداندن دامنه حرکتی طبیعی ، تقویت عضلات ساق، ران و لگن ، برای بازگشت به فعالیتهای روزمره و ورزشی
۳. تزریقات تخصصی
در موارد مقاوم به درمانهای اولیه:
تزریقات تخصصی تحت هدایت آلتراسوند برای دقت بیشتر بنا به نظر پزشک متخصص طب فیزیکی و توانبخشی تجویز می گردد .
۴. توانبخشی جامع
طراحی برنامه ورزشی اختصاصی برای هر بیمار
تمرینات قدرتی برای عضلات اندام تحتانی
اصلاح الگوی راه رفتن و آموزش تکنیکهای صحیح
تمرینات عملکردی برای بازگشت به کار و ورزش
۵. هیدروتراپی
6. طب سوزنی و تکنیک های Dry Needling
شایع ترین تمرینات برای بیماران ساق پا
کشش ساق (Calf Stretch): برای کاهش درد و افزایش انعطافپذیری.
تمرین پل (Bridge Exercise): تقویت عضلات باسن و ران.
بالا رفتن روی پنجه پا: برای تقویت تاندون آشیل و عضلات ساق.
اسکوات سبک: بهبود عملکرد مفاصل زانو و ران.
تمرینات تعادلی روی یک پا: افزایش ثبات مفاصل مچ و زانو.
تمام تمرینات جهت جلوگیری از آسیب بیمار با توجه به نوع درگیری و مشکل بیمار توسط پزشک متخصص یا فیزیوتراپیست انجام می گیرد .
چه کسانی بیشتر در معرض بیماریهای اندام تحتانی هستند؟
ورزشکاران (دوندگان، فوتبالیستها، بسکتبالیستها)
کارگران و افرادی با فعالیت بدنی سنگین
افراد با اضافه وزن
سالمندان
کسانی که از کفشهای نامناسب استفاده میکنند
افراد دارای شغلهای ایستاده طولانی (مانند پرستاران و معلمان)
مزایای درمان در کلینیک ما :
- حضور متخصصان طب فیزیکی و فیزیوتراپیستهای مجرب و کار آزموده
- بهرهگیری از جدیدترین تجهیزات توانبخشی
- ارائه درمان غیرجراحی و کمعارضه
- طراحی برنامه اختصاصی برای هر بیمار
- پیگیری و ارزیابی مداوم تا بهبودی کامل
پیشگیری از بیماریهای ساق و اندام تحتانی
انجام ورزشهای منظم کششی و تقویتی
استفاده از کفش مناسب با قوس استاندارد
کنترل وزن و پرهیز از اضافه وزن
گرم کردن بدن قبل از ورزشهای سنگین
رعایت اصول ارگونومی در محیط کار
پرهیز از ایستادن یا نشستن طولانی مدت بدون حرکت
بیماریهای ساق و اندام تحتانی میتوانند فعالیتهای روزانه، ورزش و کیفیت زندگی را به شدت مختل کنند. درمان این بیماریها نیازمند تشخیص دقیق، فیزیوتراپی تخصصی و توانبخشی جامع است. بخش طب فیزیکی و فیزیوتراپی بیمارستان ایرانمهر با بهرهگیری از کادر مجرب و تجهیزات نوین، خدمات درمانی کاملی برای بیماران مبتلا به مشکلات اندام تحتانی ارائه میدهد.