پیشگیری و درمان آسیبهای ورزشی شانه و آرنج
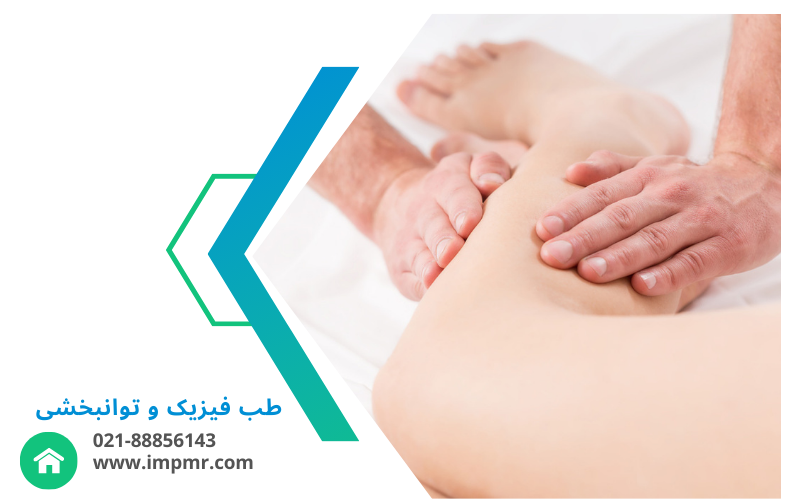
آسیبهای ورزشی شانه و آرنج، یکی از رایجترین مشکلات اندام فوقانی در ورزشکاران و افرادی است که فعالیتهای شدید یا تکراری دارند. این آسیبها میتوانند عملکرد ورزشکار را محدود کرده، بازگشت به تمرین را به تأخیر بیندازند و در صورت درمان نادرست، به آسیبهای مزمن منجر شوند.
بخش طب فیزیکی و توانبخشی بیمارستان ایرانمهر با تمرکز بر ورزشکاران، برنامههای پیشگیری و بازتوانی تخصصی ارائه میدهد تا آسیبها به سرعت درمان شده و عملکرد طبیعی بازگردد.
شایعترین آسیبهای ورزشی شانه
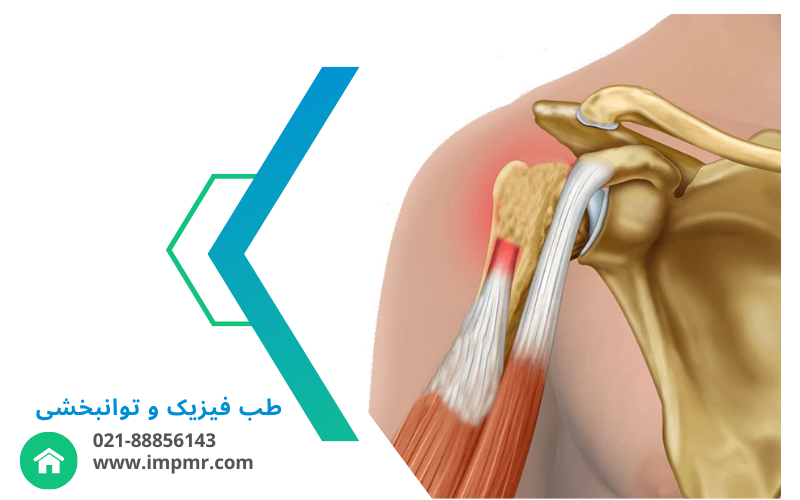
۱. التهاب و پارگی روتاتور کاف
روتاتور کاف شامل چهار عضله و تاندون است که ثبات شانه را تأمین میکند.
علائم: درد در شانه هنگام بالا بردن دست، ضعف در بلند کردن اجسام، خشکی و صدای تقتق مفصل.
۲. بورسیت شانه
التهاب کیسههای مفصلی که باعث درد موضعی و تورم میشود.
شایع در ورزشهای پر فشار مثل وزنهبرداری، شنا و پرتاب.
۳. شانه یخزده (Frozen Shoulder)
محدودیت حرکتی شانه با درد مزمن.
اغلب پس از آسیب یا جراحی شانه رخ میدهد.
۴. دررفتگی و نیمهدررفتگی شانه
آسیب ناشی از سقوط، پرتاب یا ضربه مستقیم
نیازمند درمان سریع و توانبخشی تخصصی برای بازگشت به ورزش
بیشتر بخوانیم : درمان اختلالات مفصل ساکروایلیاک با طب فیزیکی
شایعترین آسیبهای ورزشی آرنج
۱. تنیس البو (Tennis Elbow)
التهاب تاندونهای خارجی آرنج
درد در پشت ساعد و هنگام گرفتن یا فشار روی دست
۲. گلف البو (Golfer’s Elbow)
التهاب تاندونهای داخلی آرنج
درد در قسمت داخلی ساعد و ضعف در گرفتن اجسام
۳. شکستگی و دررفتگی آرنج
ناشی از ضربه مستقیم یا سقوط
نیازمند فیزیوتراپی تخصصی برای بازتوانی قدرت و انعطاف
۴. سندرم تونل کوبیتال
فشار روی عصب اولنار آرنج
بیحسی، گزگز و ضعف در انگشتان دست
علل شایع آسیبهای شانه و آرنج در ورزشکاران
تمرینات غیر اصولی و بدون گرم کردن
تکرار حرکات یکسان (Throwing، وزنهبرداری، شنا)
ضعف عضلات ثباتبخش شانه و بازو
زمین خوردن یا تصادفات ورزشی
کمبود استراحت و بازیابی بین تمرینات
روشهای پیشگیری از آسیبهای شانه و آرنج
گرم کردن و کشش قبل از ورزش
افزایش جریان خون، کاهش اسپاسم و آماده کردن مفصل برای فعالیت
تقویت عضلات ثباتبخش شانه و بازو
تمرینات مقاومتی و تعادلی برای پیشگیری از دررفتگی و التهاب تاندون
تکنیک صحیح حرکتی
آموزش نحوه صحیح پرتاب، وزنهبرداری یا شنا برای کاهش فشار روی مفصل
استراحت کافی و بازیابی بین جلسات تمرینی
پیشگیری از آسیبهای ناشی از خستگی و تمرین بیش از حد
استفاده از تجهیزات محافظتی مناسب
بانداژ، بریس یا آتل در ورزشهای پرخطر
نقش توانبخشی و فیزیوتراپی در بازگشت ورزشکاران
۱. ارزیابی دقیق اولیه
معاینه بالینی، تست دامنه حرکتی و قدرت عضلانی
تصویربرداری در صورت نیاز برای تشخیص پارگی یا آسیب مفصل
تعیین شدت آسیب و مرحله بازتوانی
۲. درمان غیرجراحی
درمانهای فیزیکی : با تشخیص به موقع استفاده از دستگاه های بروز جهت کاهش درد و التهاب
گرما و سرما درمانی: کنترل اسپاسم و تورم
تمرینات کششی و تقویتی: بازگرداندن انعطاف و قدرت عضلانی
تمرینات تعادلی و عملکردی: بهبود هماهنگی دست، بازو و شانه
تزریقات تخصصی تحت گاید آلتراسوند
تمرینات عملکردی و بازگشت به ورزش
تمرینات شبیهسازی حرکات ورزشی برای بازگرداندن قدرت و سرعت
آموزش صحیح تکنیکهای ورزشی برای پیشگیری از آسیب مجدد
بازتوانی مرحلهای برای بازگشت ایمن و بدون درد به تمرین و مسابقه
تمرینات پیشنهادی برای ورزشکاران
چرخش خارجی و داخلی شانه با کش مقاومتی: افزایش ثبات مفصل
تمرینات پلنک با حرکت دستها: تقویت عضلات مرکزی و شانه
تمرینات تقویتی ساعد و انگشتان: کاهش احتمال تنیس البو و گلف البو
تمرینات کششی روتاتور کاف و بازو: بهبود انعطاف و کاهش اسپاسم
تمرینات تعادلی با توپ یا سطح نرم: هماهنگی حرکتی و پیشگیری از زمین خوردن
البته تیم تخصصی ما در بخش فیزیوتراپی بنا به مشکل بیمار تمرینات مربوط به بیماری را پس از بهبودی شروع خواهند کرد
مزایای توانبخشی تخصصی ورزشکاران
کاهش خطر آسیبهای مجدد
بازگشت سریعتر به تمرین و مسابقه
افزایش انعطاف و قدرت عضلات شانه و بازو
بهبود تکنیک حرکتی و پیشگیری از فشار غیر ضروری روی مفصل
کاهش درد مزمن و التهاب
چه کسانی بیشتر در معرض آسیب شانه و آرنج هستند؟
ورزشکاران حرفهای و آماتور با تمرینات پر فشار
ورزشهای پرتابی مانند بیسبال، هندبال و والیبال
وزنهبرداران و ورزشکاران رشتههای قدرتی
شناگران و ورزشکاران با حرکات مکرر بالا بردن دست
افرادی که سابقه آسیب یا التهاب مفصل دارند
آسیبهای ورزشی شانه و آرنج میتوانند عملکرد ورزشکار را محدود کنند و در صورت درمان نادرست، به مشکلات مزمن منجر شوند. توانبخشی زودهنگام، فیزیوتراپی تخصصی و حرفه ای ، تمرین درمانی مدرن، کلید بازگشت سریع و ایمن به ورزش است.
بخش طب فیزیکی و توانبخشی بیمارستان ایرانمهر با حضور پزشکان مجرب و کادر حرفه ای و یک برنامه اختصاصی با تکنیکهای غیرجراحی و پیگیری مداوم، بهترین مسیر برای بازگشت ورزشکاران به فعالیتهای حرفهای و روزمره را فراهم میکند.