بیماری های آرنج
آرنج و اندام فوقانی نقش حیاتی در انجام فعالیتهای روزمره مانند نوشتن، بلند کردن اجسام و ورزشهای متنوع دارند. هرگونه آسیب یا بیماری در این ناحیه میتواند کیفیت زندگی، عملکرد کاری و توانایی حرکتی فرد را مختل کند.
مشکلات شایع شامل التهاب تاندونها، آرتروز، شکستگیها، سندرم تونل کارپال و اختلالات عضلانی هستند. خوشبختانه، بخش طب فیزیکی، توانبخشی و فیزیوتراپی بیمارستان ایرانمهر با رویکرد علمی و تجهیزات پیشرفته، خدمات درمانی جامع و غیرجراحی برای بیماران مبتلا ارائه میدهد.
بیماریهای شایع آرنج و اندام فوقانی
التهاب تاندونها (Tendinitis)
التهاب تاندونهای آرنج مانند تنیس البو و گلف البو که منجر به درد موضعی و محدودیت حرکتی میشود.
آرتروز آرنج و شانه
تحلیل غضروف مفصلی که در سنین بالاتر یا پس از آسیب رخ میدهد.
سندرم تونل کارپال (Carpal Tunnel Syndrome)
فشار روی عصب مدیان که باعث درد، بیحسی و گزگز انگشتان میشود.
شکستگیها و دررفتگیهای آرنج
ناشی از ضربه یا سقوط، نیازمند درمان تخصصی و توانبخشی دقیق.
اسپاسم و گرفتگی عضلات بازو و ساعد
ناشی از استرس، کار مکرر یا فعالیت ورزشی سنگین.
بورسیت آرنج
التهاب کیسههای مفصلی که باعث درد و تورم موضعی میشود.
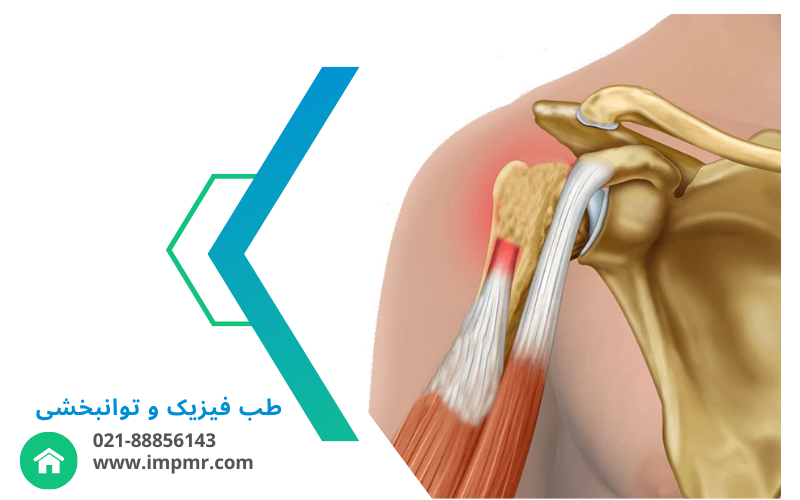
آسیبهای روتاتور کاف و شانه
اختلال در عضلات و تاندونهای شانه که عملکرد آرنج و بازو را تحت تأثیر قرار میدهد.
علائم بیماریهای آرنج و اندام فوقانی
درد موضعی یا منتشر در آرنج، ساعد یا شانه
تورم و التهاب
محدودیت حرکت یا خشک شدن مفصل
ضعف در گرفتن یا بلند کردن اجسام
بیحسی و گزگز دستها
تغییر شکل ظاهری مفصل یا انگشتان
دلایل بروز بیماریهای آرنج و اندام فوقانی
استفاده مکرر و فشار بیش از حد روی مفاصل (کارهای تکراری، ورزش)
افزایش سن و تغییرات دژنراتیو مفصل
ضربه، سقوط یا تصادفات
ضعف عضلات بازو، ساعد و شانه
وضعیت نادرست بدن و شانه هنگام کار با رایانه یا موبایل
بیماریهای سیستمیک مانند دیابت و التهاب مفاصل
تشخیص بیماریهای آرنج و اندام فوقانی در بیمارستان ایرانمهر
شرح حال کامل و معاینه بالینی دقیق
تستهای عملکردی مفصل و عضلات
تصویربرداری تخصصی: X-Ray، MRI و سونوگرافی و ….
نوار عصب و عضله برای بررسی اختلالات عصبی
ارزیابی قدرت و دامنه حرکتی مفصل
روشهای درمانی غیرجراحی در بخش فیزیوتراپی و توانبخشی ایرانمهر
۱. درمان مدیکال و اقدامات اولیه
برای کاهش التهاب ها و اصلاح سبک زندگی و وضعیت بدنی
استفاده از بریس یا آتل در موارد نیازمند حمایت مفصل
استراحت نسبی و کاهش فشار روی مفصل آسیبدیده
۲. درمان های فیزیکی تخصصی:
- با توجه به درگیری بیمار نوع استفاده از دستگاه های پیشرفته و بروز تجویز می گردد که عمده خاصیت این دستگاه ها کمک به تسریع ترمیم بافتها و کاهش التهاب و مؤثر در التهاب تاندونها و درد مزمن کاهش اسپاسم عضلانی و بهبود جریان خون
- تمرینات با ابزارهای تخصصی: توپ، کش، وزنه سبک برای بازتوانی عملکردی
- تمرینات کششی و تقویتی: افزایش دامنه حرکت و تقویت عضلات بازو، ساعد و شانه
- تمرینات عملکردی: بهبود هماهنگی و قدرت دستها و انگشتان
- تمرینات تعادلی و حرکتی: بازگشت عملکرد طبیعی آرنج و دست
۳. تزریقات تخصصی تحت هدایت آلتراسوند
در موارد مقاوم به درمانهای اولیه:
تزریقات تخصصی تحت هدایت آلتراسوند برای دقت بیشتر بنا به نظر پزشک متخصص طب فیزیکی و توانبخشی تجویز می گردد .
۴. توانبخشی جامع
برنامه تمرینی اختصاصی بر اساس شدت و نوع بیماری
آموزش حرکات صحیح روزانه برای جلوگیری از آسیب مجدد
تمرینات بازتوانی جهت بازگشت به فعالیتهای کاری و ورزشی
۵. طب سوزنی و تکنیکهای Dry Needling و ……
برخی تمرینات پیشنهادی برای بیماران آرنج و اندام فوقانی
کشش تاندون بازو و ساعد: کاهش درد و افزایش انعطاف
حرکت چرخشی ساعد: بهبود دامنه حرکتی و پیشگیری از خشکی مفصل
تمرینات گرفتن و رها کردن اشیاء: تقویت عضلات دست و انگشتان
حرکت بالا بردن بازو با وزنه سبک: تقویت عضلات شانه و بازو
تمرینات هماهنگی دست و چشم: بازگرداندن عملکرد دقیق دست و انگشتان
که با توجه به نوع مشکل توسط فیزیوتراپیست تمرینات آموزش داده می شود .
چه کسانی بیشتر در معرض بیماریهای آرنج و اندام فوقانی هستند؟
ورزشکاران (تنیسبازان، وزنهبرداران، بازیکنان بسکتبال و والیبال)
کارمندانی که ساعات طولانی پشت کامپیوتر هستند
افرادی که کارهای تکراری با دست دارند (نجار، نقاش، مونتاژکار)
سالمندان و افراد با ضعف عضلانی
افرادی که سابقه آسیب یا ضربه به آرنج دارند
مزایای درمان در بیمارستان ایرانمهر
- حضور متخصصان طب فیزیکی و فیزیوتراپیستهای مجرب
- استفاده از جدیدترین تجهیزات توانبخشی و فیزیوتراپی
- طراحی برنامه درمانی فردی و جامع
- رویکرد چندبخشی شامل دارو به همراه تمرین درمانی یا تزریقات و فیزیوتراپی
- پیگیری مداوم تا رسیدن به بازتوانی کامل
پیشگیری از بیماریهای آرنج و اندام فوقانی
انجام تمرینات کششی و تقویتی منظم
رعایت ارگونومی در محیط کار
استفاده از ابزار مناسب هنگام فعالیتهای سنگین
گرم کردن بدن قبل از ورزش
پرهیز از حرکات ناگهانی یا فشار زیاد روی آرنج و ساعد
کنترل وزن و حفظ سلامت عمومی بدن
بیماریهای آرنج و اندام فوقانی میتوانند فعالیتهای روزمره، کار و ورزش را به شدت محدود کنند. درمان به موقع، غیرجراحی و توانبخشی تخصصی، که شانس بهبودی در درمان را تا 90 درصد در بیشترین موارد شامل می شود ، کلید پیشگیری از عوارض جدیتر و بازگشت به عملکرد طبیعی است. بخش طب فیزیکی، توانبخشی و فیزیوتراپی بیمارستان ایرانمهر با تیم مجرب و تجهیزات مدرن، بهترین خدمات درمانی را برای بیماران این حوزه ارائه میدهد.