توراسیک
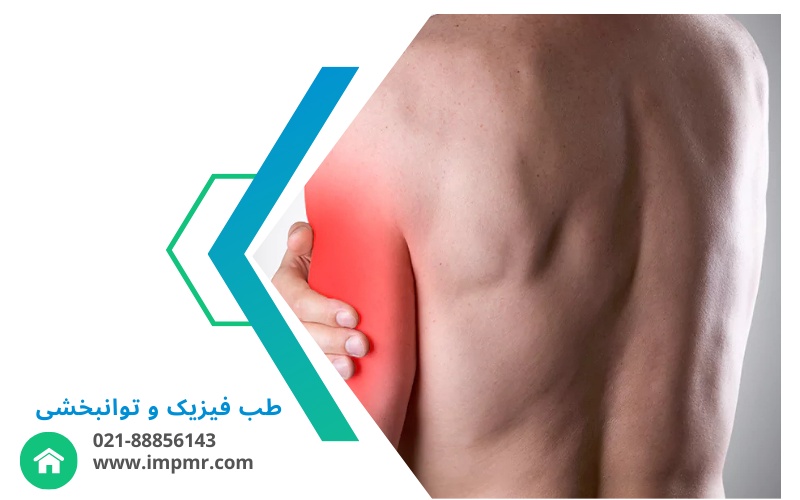
دردهای ستون فقرات توراسیک (ناحیه میانی پشت یا همان مهرههای سینهای) کمتر از دردهای گردن و کمر شناخته شدهاند، اما میتوانند زندگی روزمره فرد را به شدت مختل کنند. این ناحیه نقش مهمی در تنفس، پایداری بدن و حرکت دارد و هرگونه اختلال در آن به سرعت بر کیفیت زندگی تأثیر میگذارد.
خوشبختانه در بخش طب فیزیکی و فیزیوتراپی بیمارستان ایرانمهر، درمانهای پیشرفته و کاملاً غیرجراحی برای این مشکلات ارائه میشود. این روشها با حداقل عوارض، به بیماران کمک میکنند تا دوباره بدون درد و محدودیت به زندگی عادی خود بازگردند.
ستون فقرات توراسیک چیست و چرا دچار مشکل میشود؟
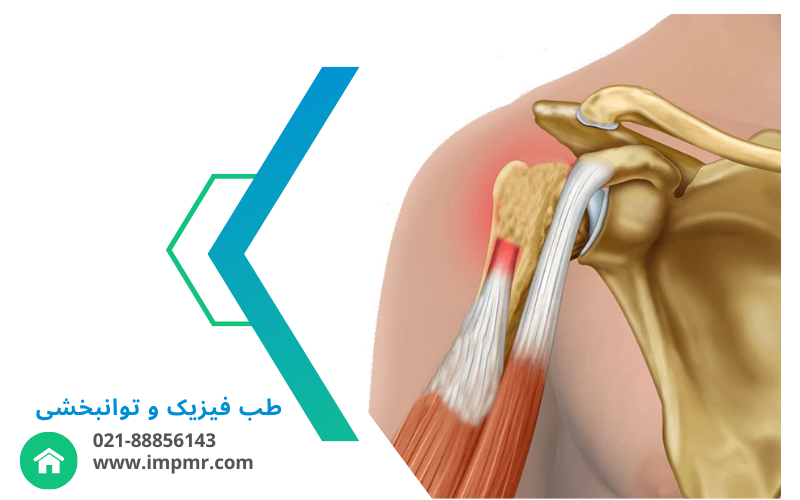
ستون فقرات توراسیک از ۱۲ مهره تشکیل شده که بین ستون گردنی و کمری قرار دارند. این مهرهها با دندهها اتصال دارند و وظیفه اصلیشان محافظت از اندامهای حیاتی مثل قلب و ریههاست.
دلایل بروز درد یا اختلال در این ناحیه شامل موارد زیر است:
وضعیت بد بدن در هنگام نشستن یا کار طولانی مدت
دیسکهای فرسوده یا بیرونزده
آسیبهای ورزشی یا تصادف
بیماریهای التهابی یا اسکلتی
ضعف عضلات پشتی و شکمی
علائم رایج مشکلات توراسیک
بیماران معمولاً با علائم زیر به بخش فیزیوتراپی مراجعه میکنند:
درد میانپشتی که با فعالیت یا نشستن طولانی تشدید میشود
محدودیت حرکتی و خشکی در قفسه سینه
احساس بیحسی یا سوزنسوزن شدن در دندهها یا قفسه سینه
درد تیرکشنده به جلو قفسه سینه که گاهی با درد قلبی اشتباه گرفته میشود
خستگی زودرس هنگام فعالیت بدنی
روشهای درمان غیرجراحی
۱. درمان مدیکال
2. استفاده از تجهیزات پیشرفته
بنا به نوع مشکل و تجویز پزشک متخصص طب فیزیکی نوع دستگاه ها مشخص می شود که مکانیسم اثر دستگاه ها با نفوذ عمیق به بافت، التهاب را کاهش داده و فرایند ترمیم سلولی را تحریک میکند.
3. تزریقات فوقتخصصی ستون فقرات
برای کاهش التهاب اطراف ریشههای عصبی و دیگر روشها که بنا به نوع مشکل توسط پزشک متخصص طب فیزیکی تجویز می گردد .
شایع ترین تمرینات برای دردهای قسمت توراسیک
تمریندرمانی یکی از پایههای اصلی درمان است. در این مرکز برای هر بیمار بنا به نوع درگیری تمرین درمانی مشخص می شود که برخی از این تمرینات شامل :
کشش گربه – گاو برای افزایش تحرک ستون فقرات
اکستنشن قفسه سینه روی توپ برای کاهش خشکی مفاصل
کشش بین کتفها جهت تقویت عضلات تثبیتکننده
تمرینات تنفسی برای افزایش حجم ریه و کاهش فشار روی مهرهها
تمرینات ایزومتریک شکم و کمر برای تقویت عضلات مرکزی
نقش فیزیوتراپی در جلوگیری از جراحی
بسیاری از بیماران تصور میکنند تنها راه درمان مشکلات ستون فقرات، جراحی است. در حالی که رشته طب فیزیکی و توانبخشی با استفاده از ترکیب روشهای درمانی غیر جراحی ، بیش از 9۰٪ بیماران بدون نیاز به عمل جراحی بهبود پیدا میکنند.
چرا کلینیک ما انتخاب مناسبی است؟
- استفاده از تجهیزات پیشرفته و بهروز دنیا
- حضور متخصصان طب فیزیکی و فلوشیپ های کنترل درد مطرح وبا تجربه بالا
- طراحی برنامه درمانی اختصاصی برای هر بیمار
- امکان ارائه خدمات توانبخشی در منزل برای بیماران خاص
- محیطی آرام، حرفهای و مجهز برای تسریع روند بهبود
- از مهم ترین ویژگیهای ما فالوآپ های پی در پی تا رسیدن به نتیجه با همکاری بیمار که بیشترین نتیجه و مهم ترین آیتم برای بهبودی بیماران محترم بوده است .
دردهای ستون فقرات توراسیک اگر به موقع درمان نشوند میتوانند به مشکلات جدیتری منجر شوند. در بخش طب فیزیکی، توانبخشی و فیزیوتراپی بیمارستان ایرانمهر، تمامی امکانات لازم برای درمان غیرجراحی این مشکلات در دسترس است. از دستگاه های بروز مانند لیزر پرتوان و مگنتتراپی گرفته تا شاکویو و تمرینات توانبخشی اختصاصی و ….. همه برای بازگرداندن کیفیت زندگی بیماران طراحی شدهاند.
اگر شما یا عزیزانتان با درد و محدودیت حرکتی در ناحیه میانی پشت مواجه هستید، همین امروز برای مشاوره و درمان با ما در تماس باشید .